Неспецифический спондилит позвоночника – это неприятное заболевание, которое влияет на различные части позвоночного столба и вызывает воспаление межпозвоночных дисков и суставов. Хотя точная причина возникновения неспецифического спондилита пока неизвестна, но считается, что генетическая предрасположенность, вирусные и бактериальные инфекции, а также проблемы с иммунной системой могут способствовать развитию этого заболевания.
Одним из основных симптомов неспецифического спондилита является хроническая боль в области спины и шеи. При этом боль может ухудшаться с движением или оставаться постоянной. Пациенты также могут испытывать ограничение движений позвоночника и скованность в спине. Кроме того, могут возникнуть другие симптомы, такие как утомляемость, потеря аппетита и веса, покраснение и отечность в области пораженного сустава.
Диагностика неспецифического спондилита может быть сложной, поскольку симптомы могут быть похожи на другие заболевания спинного столба. Однако, врач может выполнить ряд тестов и процедур, чтобы исключить другие возможные причины боли и установить диагноз спондилита. К ним могут относиться рентген, компьютерная томография, магнитно-резонансная томография и анализы крови.
Лечение неспецифического спондилита направлено на уменьшение боли, улучшение подвижности позвоночника и контроль воспаления. Врач может назначить противовоспалительные препараты, физиотерапию, массаж и рекомендации по упражнениям. В некоторых случаях может потребоваться хирургическое вмешательство, чтобы устранить поврежденную часть позвоночника и восстановить его функции.
Неспецифический спондилит позвоночника может значительно ограничить качество жизни пациента, однако, с ранней диагностикой и своевременным лечением можно достичь существенного облегчения симптомов и улучшить функцию позвоночника. Важно обратиться за медицинской помощью при первых признаках боли в спине и шее, чтобы предотвратить возможные осложнения и сохранить свое здоровье.
Определение и общая информация

Спондилит является редким заболеванием, но его диагностика и лечение могут быть сложными. Пациенты с неспецифическим спондилитом обычно испытывают боли в спине, ограничения движений, скованность, скованность, слабость в конечностях. Для подтверждения диагноза проводятся различные исследования, такие как рентген, компьютерная томография и магнитно-резонансная томография. Лечение включает применение противовоспалительных и болеутоляющих препаратов, физиотерапию, ортезы и, в некоторых случаях, хирургический вмешательство.
| Синонимы: | Нспондилит, спондилит позвоночника, спондилит |
| Диагностические методы: | Рентген, компьютерная томография, магнитно-резонансная томография |
| Лечение: | Противовоспалительные препараты, болеутоляющие препараты, физиотерапия, ортезы, хирургическое вмешательство |
Причины возникновения неспецифического спондилита позвоночника
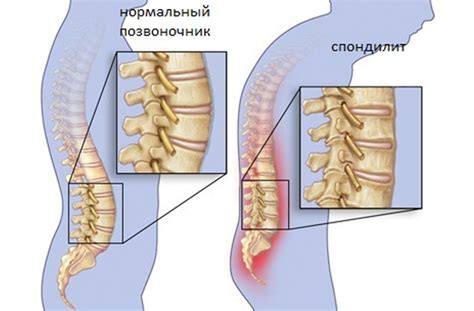
- Нарушения обмена веществ и наследственные факторы.
- Повреждения или травмы позвоночника, такие как переломы или растяжения связок.
- Нагрузки на позвоночник, вызванные неправильным положением тела или неправильной осанкой.
- Инфекционные заболевания, такие как бактериальные или вирусные инфекции.
- Аутоиммунные заболевания, при которых иммунная система организма ошибочно атакует собственные ткани.
- Старение и дегенеративные изменения, связанные с износом межпозвоночных дисков и суставов позвоночника.
Важно отметить, что неспецифический спондилит позвоночника может иметь множество причин и может развиваться у людей разного пола и возраста. Конкретные причины возникновения могут различаться в зависимости от индивидуальных характеристик пациента и его медицинской истории.
Симптомы неспецифического спондилита позвоночника

Симптомы неспецифического спондилита позвоночника могут варьироваться в зависимости от степени развития заболевания и его причины.
Основными симптомами неспецифического спондилита позвоночника являются:
- Боль в области спины - боль может быть разной интенсивности и локализации. При спондилите болевые ощущения обычно возникают в области поясницы или шейки матки и могут распространяться по всей спине;
- Ограничение движений - пациенты могут испытывать затруднения во время выполнения простых движений, таких как наклон или поворот головы;
- Напряжение и мышечная слабость - воспаление может вызывать напряжение и слабость мышц, что может приводить к неустойчивости позвоночника;
- Отечность и покраснение кожи - в некоторых случаях на месте поражения может наблюдаться отек и покраснение кожи;
- Ощущение жжения и онемения - при неспецифическом спондилите пациенты могут испытывать ощущение жжения, онемения или покалывания в области спины;
- Ухудшение общего самочувствия - спондилит позвоночника может сопровождаться общим ухудшением самочувствия, слабостью и повышенной утомляемостью.
При появлении данных симптомов рекомендуется обратиться к врачу для проведения диагностики и назначения соответствующего лечения.
Диагностика неспецифического спондилита позвоночника
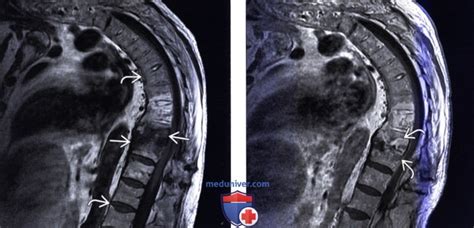
Врач-ревматолог проводит осмотр пациента, выясняет характер и силу боли, оценивает активность воспаления и наличие сопутствующих симптомов. Важное значение имеет сбор анамнеза, так как этот заболевание может быть связано с инфекцией или другими заболеваниями.
Для уточнения диагноза и определения степени поражения позвоночника используются различные инструментальные методы исследования. К таким методам относятся:
- Рентгенография позвоночника – позволяет оценить состояние позвоночных структур, выявить признаки воспаления (остеопороз, сужение межпозвонковых пространств, образование костных мостиков).
- Магнитно-резонансная томография (МРТ) – позволяет получить детальные снимки позвоночника и выявить изменения в мягких тканях, таких как воспаление позвоночного хряща и суставов.
- Компьютерная томография (КТ) – применяется для дополнительного исследования структуры костей и определения степени поражения суставов позвоночника.
- Лабораторные анализы – включают общий анализ крови и мочи, а также биохимические анализы, которые могут показать наличие воспалительного процесса в организме.
Для диагностики неспецифического спондилита позвоночника также применяются специальные методы, такие как:
- Функциональные тесты – позволяют оценить подвижность позвоночника и определить наличие болезненных ощущений при движении.
- Биопсия – может быть назначена в случаях, когда другие методы диагностики не могут установить точный диагноз или есть подозрение на специфический спондилит.
Полная и точная диагностика неспецифического спондилита позвоночника требует комплексного подхода и использования различных методов исследования. Это позволяет определить степень поражения и назначить соответствующее лечение пациенту.
Лечение неспецифического спондилита позвоночника

В большинстве случаев неспецифический спондилит позвоночника может быть успешно лечен без хирургического вмешательства. Консервативные методы лечения включают:
| Методы лечения | Описание |
|---|---|
| Предписанные препараты | Врач может назначить противовоспалительные препараты, анальгетики и мышечные релаксанты для снятия боли и воспаления. |
| Физиотерапия | Методы физиотерапии, такие как ультразвуковая терапия, электрофорез, массаж и упражнения, могут помочь укрепить мышцы спины, снять напряжение и улучшить подвижность позвоночника. |
| Ношение ортопедических корсетов и суппортов | Ортопедические изделия могут помочь удерживать позвоночник в правильном положении и уменьшить нагрузку на больные суставы и диски. |
| Избегание неправильных движений | Пациентам рекомендуется избегать поворотов, сгибаний и рывков, которые могут вызывать обострение боли спондилита. |
В случаях, когда консервативное лечение не приводит к достаточному улучшению состояния пациента, может потребоваться хирургическое вмешательство. Хирургическое лечение неспецифического спондилита позвоночника может включать декомпрессию спинного канала, удаление грыжи диска или стабилизацию позвоночника.
Важно обратиться к врачу для получения точного диагноза и составления индивидуального плана лечения. Лечение неспецифического спондилита позвоночника должно проводиться под наблюдением опытного специалиста и быть направлено на достижение наибольшего облегчения симптомов и улучшения качества жизни пациента.